Aufruf an Ärzte und Politiker
Das Wehklagen der Palliativmediziner
Die Verbände der Palliativmediziner schlagen Alarm: Obwohl immer mehr Menschen in stationären Einrichtungen sterben, ist es mit der palliativmedizinischen Versorgung nicht weit her. Ändern sollen das Politiker - und die Hausärzte.
Veröffentlicht: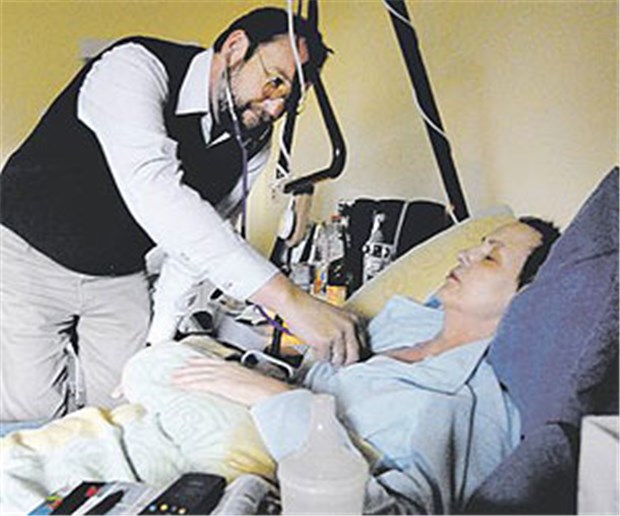
Ein Arzt betreut eine Patientin. Fachleute beklagen die unzureichende Koordinierung von Hausärzten und Palliativteams in Heimen.
© Klaus Rose
BERLIN. Mit massiven politischen Forderungen haben sich die Deutsche Gesellschaft für Palliativmedizin (DGP) und der Deutsche Hospiz- und Palliativverband (DHPV) an die Öffentlichkeit gewandt.
Etwa 600.000 Menschen in Deutschland bedürften palliativmedizinischer Betreuung. Viele davon lebten in Pflegeheimen, sagten die Vertreter der Verbände. Oft werde die Palliativmedizin zu spät verordnet, was zusätzliche Kosten verursache.
Das Verfahren, den Pflegebedürftigkeitsbegriff auf Demenzkranke auszudehnen, müsse schnell zum Abschluss gebracht werden, um besseren Zugang zu dieser Patientengruppe zu erhalten. Viele an einer Demenz erkrankte Menschen würden nicht ausreichend schmerzmedizinisch versorgt, weil sie sich nicht äußern könnten.
Der sich abzeichnende Fachkräftemangel müsse zudem dringend angegangen werden. Sprich: Mehr Berufsgruppen und ehrenamtliche Helfer sollen Aufgaben in der Pflege übernehmen, die Pflegekräfte weitgehend von Bürokratie befreit werden.
Bisher nur Insellösungen bei palliativmedizinischer Versorgung in Heimen
Die beiden Organisationen fordern weiter ein Ende der "Verschiebebahnhöfe" zwischen gesetzlicher Kranken- und Pflegeversicherung.
Bei der Vergütung solle Qualität eine größere Rolle spielen. Finanzieren lasse sich die Stärkung der Palliativversorgung unter anderem durch das Vermeiden von Klinikaufenthalten.
Bund, Länder, Kommunen und Selbstverwaltung sollten "zügig" dafür sorgen, dass sich die Palliativpflege in den Pflegesätzen niederschlage, sagte DHPV-Vorsitzende Dr. Birgit Weihrauch bei der Vorstellung der Forderungen am Dienstag in Berlin.
Zudem müsse sich die allgemeine palliativmedizinische Versorgung der Bewohner von Pflegeheimen durch Hausärzte verbessern. Bislang gebe es nur Insellösungen.
Wichtig sei, dass die Kommunen Beratungsangebote bereit stellten und ihrer Verantwortung beim Aufbau regionaler Netzwerke gerecht würden.
Die spezialisierte ambulante Palliativversorgung ist noch nicht in den Pflegeheimen angekommen. "Hier besteht ein Manko", räumte DGP-Präsident Professor Friedemann Nauck ein.
Es sei Aufgabe der Heimärzte, auf die in der Umgebung eines Heims tätigen Palliative Care Teams zuzugehen. Es falle vielen Hausärzten aber noch schwer, diesen Schritt zu gehen und sich bei der Versorgung eines Sterbenden in ein Team zu integrieren, sagte Nauck.
Pflegeneuausrichtungsgesetz ein erster Schritt
Die "Visitenkultur" in Pflegeheimen lasse zu wünschen übrig, ergänzte die Ehrenvorsitzende des DHPV, Gerda Graf.
Hier sei der Gesetzgeber gefragt, Hausärzten die Möglichkeit zu geben, ihre Patienten in Heimen verlässlich zu betreuen. Dazu gehöre die Ansprechbarkeit rund um die Uhr, aber auch eine dafür angemessene Vergütung.
Erste Schritte in diese Richtung ist der Gesetzgeber mit dem Pflegeneuausrichtungsgesetz gegangen. Ärzte sollen ab 2013 für Heimbesuche mehr Geld erhalten.
Umgekehrt stellen sich immer mehr Ärzte und Pflegekräfte den wachsenden Anforderungen in den Heimen.
Rund 6000 Ärzte und 20.000 Pflegekräfte hätten bereits Kurse in Palliativmedizin und -pflege absolviert. Kenntnisse in Palliativmedizin seien inzwischen Voraussetzung für die Approbation, sagte Friedemann Nauck.
Brysch: Verband für Missstände mitverantwortlich
Hospizkultur in Pflegeheimen bleibe ein frommer Wunsch, wenn die finanziellen Rahmenbedingungen nicht stimmten, kommentierte der Vorstand der Patientenschutzorganisation Deutschen Hospizstiftung, Eugen Brysch, die Forderungen.
Während die Sozialkassen für Bewohner im Hospiz 6000 Euro jeden Monat zur Verfügung stellten, seien es für den gleichen Patienten im Pflegeheim nur 1300 Euro.
Pflegeheimbewohner würden aber auch an anderer Stelle benachteiligt. Eine Rahmenvereinbarung versperre den Übergang zwischen den Leistungserbringern Hospiz und Krankenkassen.
Dafür sei der Deutschen Hospiz- und Palliativverband mit verantwortlich. Ohne seine Zustimmung wäre eine solche Rahmenvereinbarung nicht möglich gewesen.
Brysch forderte die Verbände auf, daran mitzuwirken, die finanzielle Benachteiligung von Patienten in Pflegeheimen zu beenden.