Alzheimer lässt sich immer früher erkennen
Mit Hilfe von Biomarkern und neuen bildgebenden Verfahren können Ärzte heute schon früh eine Demenz erkennen - und sie können damit herausfinden, um welche Demenzform es sich handelt.
Veröffentlicht: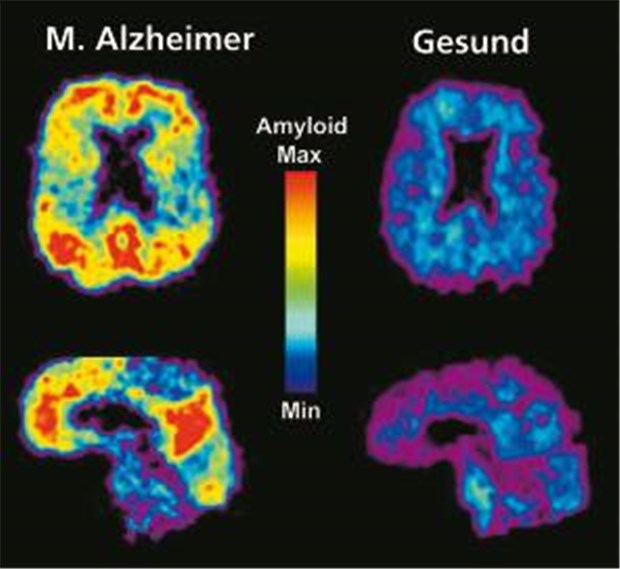
PiB-PET des Gehirns mit und ohne M. Alzheimer. Typische Amyloidablagerungen (gelb bis rot) werden sichtbar.
© Foto: University of Pittsburgh, PET Amyloid Imaging Group
Sollten bald neue, viel wirksamere Medikamente gegen Alzheimer entwickelt werden, wird es sehr wichtig sein, den Zerstörungsprozess im Gehirn Erkrankter früh zu erkennen. Denn nur dann - so sind sich die meisten Experten einig - besteht noch die Chance, diesen Prozess zu stoppen. Wenn heute bei Patienten eine Demenz erkannt wird, sind jedoch schon große kortikale Bereiche irreversibel geschädigt. Neue Biomarker und eine bessere Bildgebung sollen daher eine frühere Diagnose erleichtern.
Schon jetzt können Ärzte jedoch moderne Verfahren zur Diagnostik nutzen. Zumindest in einer Art wissenschaftlicher Diagnostik-Leitlinie werden einige dieser Methoden bereits berücksichtigt, hat Professor Jörg Schulz von der Neurologischen Klinik Aachen berichtet. Ein Expertenkonsortium hat in "Lancet Neurology" (7, 2008, 668) für solche Leitlinien nur noch ein klinisches Kriterium zur Alzheimer-Diagnose gefordert: Eine über sechs Monate anhaltende Störung des episodischen Gedächtnisses. Liegt diese Störung zusammen mit einem auffälligen Befund eines Biomarkers (MRT, PET, Liquorproteine) vor, ist von einer Alzheimer-Demenz auszugehen. Allerdings, so Schulz beim Neuro Update in Wiesbaden, müssen andere Erkrankungen weiterhin ausgeschlossen werden, denn auch mit Biomarkern ist bislang keine zweifelsfreie Alzheimerdiagnose möglich. Allein für den Ausschluss anderer Krankheiten sollte daher bei jedem Demenzpatienten mindestens einmal ein MRT und eine Liquorpunktion vorgenommen werden - und dies möglichst zu Beginn der Demenz.
Per Liquordiagnostik lassen sich zunächst akute oder chronisch entzündliche Hirnerkrankungen wie MS, Neuroborreliose, Lues oder Virusenzephalitiden ausschließen - meist schon über die Routinediagnostik. Die Liquoranalyse eignet sich jedoch auch zur Differenzialdiagnose: So ist bei Alzheimer-Patienten der Wert für das Beta-Amyolid-Peptid Aß42 erniedrigt, der für Gesamt-Tau und für Phospho-Tau (pTau) erhöht. Besonders aussagekräftig, so Schulz, ist das Verhältnis von Aß42 zu Aß40. Damit lässt sich auch schon bei Patienten, die nur leichte kognitive Einschränkungen haben, relativ genau vorhersagen, ob sie eine Alzheimer-Demenz entwickeln. Ist der Quotient Aß42 zu Aß40 erniedrigt, und sind zugleich die Werte von Tau und pTau erhöht, liegt mit 90-prozentiger Wahrscheinlichkeit der Beginn eines M. Alzheimers vor.
Oft treten mehrere Demenz- formen zugleich auf.
Die Bildgebung ist nötig, um bei Demenzpatienten Ursachen wie Tumoren, subdurale Hämatome oder einen Normaldruck-Hydroenzephalus auszuschließen. Dabei, so Schulz, ist die MRT der CT überlegen. Zugleich lassen sich per MRT auch verschiedene Demenzformen gut abgrenzen: Eine mediale Temporallappen-Atrophie im Bereich Hippocampus, ento-rhinaler Kortex oder Amygdala spricht für M. Alzheimer, bei frontotemporaler Demenz sind auch die Frontallappen betroffen und bei vaskulärer Demenz finden sich oft auffällige periventrikuläre Veränderungen oder ungewöhnliche Befunde der weißen Substanz. Ein diagnostisches Problem könne allerdings sein, so Schulz, dass sich bei alten Menschen mehrere Demenzformen überlagern.
Genauer, jedoch auch aufwendiger und teurer, ist die molekulare Bildgebung mit PET und SPECT. Sie lohnt sich vor allem, wenn bei Patienten unter 45 Jahren eine exakte Diagnose nötig ist - denn hier ist ein M. Alzheimer sehr selten die Ursache für die Demenz, so Schulz. Mit gewöhnlichen PET- und SPECT-Verfahren, die den Glukose-Metabolismus oder die zerebrale Perfusion abbilden, würden Sensitivitäten und Spezifitäten für eine Alzheimer-Demenz im Bereich von 80 bis 90 Prozent erreicht. Auch lasse sich eine Alzheimer-Demenz damit besser von anderen Demenzformen abgrenzen.
Noch genauer bei Abgrenzungsschwierigkeiten sind spezifische nuklearmedizinische Marker: Radioaktives Pittsburg-B (11C-PIB) macht Beta-Amyloid-Ablagerungen sichtbar, wie sie für Alzheimer typisch sind. "Das PET-Signal korreliert dabei recht gut mit den kognitiven Fähigkeiten der Patienten", so Schulz. Eine SPECT-Untersuchung mit radioaktivem 123I-Ioflupan (FP-CIT) weist dagegen einen Dopamintransporter-Mangel nach, wie er bei Lewy-Körper-Demenz auftritt. Vielleicht gibt es auch bald eine spezifische Bildgebung für frontotemporale Demenz: Vor zwei Jahren fanden Forscher das Protein TDP-43 in pathologischen Einschlüssen als charakteristisches Merkmal der Erkrankung. Nun fehlt nur noch ein geeigneter Ligand für die molekulare Bildgebung.
Lesen Sie dazu auch: Antikörper läuten Wandel in der MS-Therapie ein Auf die richtige Interferon-Dosis kommt es an Gentests decken Ursachen von Schlaganfall auf Musik beschleunigt Rehabilitation nach Apoplexie
Kongress-News: Bei Status epilepticus mit Fieber sofort behandeln! Blindsight - "Sehen" ohne visuellen Kortex Aquaporin als Marker für Therapieverlauf bei NMO Meningitis duldet keinen Aufschub der Antibiose
Demenz-Diagnostik im Umbruch
Bisherige Demenzdiagnostik:
Beeinträchtigung von Gedächtnis, Urteilsfähigkeit, Planungs- und Organisationsvermögen zusammen mit mindestens einem psychischen Symptom wie emotionaler Labilität, Reizbarkeit oder Apathie. Die Beschwerden dauern seit mindestens sechs Monaten und beeinträchtigen die Alltagsfunktion. Ursachen wie Delir, Hypothyreose, Depression und Infekte sind auszuschließen.
Neu vorgeschlagene Kriterien:
M. Alzheimer gilt als wahrscheinlich, wenn Gedächtnisstörungen seit mindestens sechs Monaten bestehen und mindestens eines der folgenden Kriterien erfüllt ist: Per MRT nachgewiesene Atrophie des medialen Temporallappens, ein pathologischer Liquor-Befund (etwa auffällige Amyloid- oder Tau-Werte) spezifische Veränderungen im PET, spezifische Genveränderungen. (mut)