Japan
Aufbauhilfe mit Herz
Kurz nach der Dreifachkatastrophe von Fukushima am 11. März 2011 will eine junge Ärztin helfen. Sie zieht von Tokio ins abgelegene Miyako und baut am örtlichen Krankenhaus die Kardiologie auf. Fast acht Jahre später will man sie nicht mehr fortlassen.
Veröffentlicht: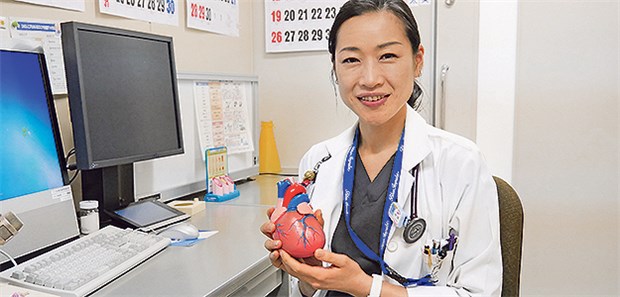
Arbeitet mit Herz und Verstand: Kardiologin Dr. Yuko Maekawa.
© Sonja Blaschke
IWATE. „Egal, ob Fukushima, Miyagi oder Iwate – ich wäre überall hingegangen“, sagt Yuko Maekawa. Die Kardiologin wollte an der am 11. März 2011 von der Dreifachkatastrophe zerstörten Pazifikküste helfen – und zwar langfristig.
Zufällig habe sie damals auf der Website der Universitätsklinik von Morioka eine Jobanzeige vom Krankenhaus Miyako, beide in der nordjapanischen Präfektur Iwate gelegen, gesehen. Kurz nach dem Mega-Beben, Tsunami und Atomunglück 2011 zog Maekawa von Tokio in eine Region, die als rückständig gilt und gerne vergessen wird. Auch die Ärztin – damals Mitte 30 – kannte sie nicht.
Wer mit ihr spricht, spürt, dass die Herzspezialistin sich nicht nur anatomisch mit dem Organ auskennt, sondern sichtlich auch mit viel Herzblut ihrem Beruf nach geht. „Ich wollte hitotsubunomugi werden – ein Gerstenkorn“, erklärt die heute 43-Jährige, eine schlanke Frau, die viel jünger wirkt.
Der Ausdruck meint, dass aus einem winzigen Korn erst eine Pflanze wächst, die später Früchte trägt. Auf ihren Beruf übertragen hoffte Maekawa, erst selbst zur Verbesserung der ärztlichen Versorgung beizutragen und später mehr Ärzte nachzuholen.
Enge schlägt Patienten aufs Gemüt
Doch bis dahin war der Weg nicht einfach. Als sie drei Monate nach der Katastrophe ankam, lief zwar der Betrieb der Klinik, die hoch über der Küste vom Tsunami verschont blieb, wieder weitgehend normal. Aber die betroffenen Menschen mussten in Notunterkünften in Schulen und Turnhallen ausharren, weil die containerartigen Übergangssiedlungen (kasetsu-jutaku) noch nicht fertig waren.
Einmal sei ein Mann in seinen Siebzigern mit dem Krankenwagen in die Notaufnahme gebracht worden, erinnert sich Maekawa, angeblich wegen starker Hüftschmerzen. Es stellte sich heraus, dass medizinische Pflaster und Medikamente zur Behandlung genügt hätten. Doch der Mann und dessen Familie insistierten, dass er stationär behandelt werde.
Warum? Er hielt die Enge und den Mangel an Privatsphäre in der Notunterkunft nicht mehr aus. Maekawa schaffte es, ihn ein paar Tage in der Klinik zu behalten – eine Situation, die sie sich in Tokio so nicht habe vorstellen können.
Auch was die Menschen am 11. März 2011 erlebt hatten, war für Maekawa, die zum Zeitpunkt der Katastrophe in Tokio war, zunächst kaum begreifbar.
Bis eine Patientin in ihren Achtzigern zu ihr kam, deren Diabetes und Bluthochdruck sich verschlechtert hatten: Sie erfuhr, dass das Haus der Frau weggeschwemmt worden war – freilich mitsamt der Medikamente. Auch die Frau selbst wurde ins Wasser gezogen, bis sie ein Passant rettete.
Neue, feste "Wiederaufbau-Wohnungen"
Durch das verschmutzte Wasser erkrankte sie wie viele Opfer danach an einer Lungenentzündung. Als diese ausgeheilt war, seien die Vorerkrankung mangels adäquater Behandlung schlimmer geworden. „Ich habe es dann erst wirklich nachfühlen können“, so Maekawa. „Ich war geschockt.“
Von sich aus spreche niemand über die Katastrophe, „sie verschließen es in ihren Herzen“, sagt die Kardiologin. Aber noch heute passiere immer wieder, dass die Umstände von damals im Gespräch herauskämen.
Bis vor zwei Jahren, als die meisten in neue, feste „Wiederaufbau-Wohnungen“ (fukkou-jutaku) umziehen konnten, begleitete sie erst monatlich, zuletzt vierteljährlich einen Arzt zu Hausbesuchen in die Wohncontainer. „Es war so eng dort, man konnte kaum jemanden richtig behandeln. Mir war vorher nicht bewusst, unter welchen Umständen die Patienten lebten“, resümiert sie.
Indes litten nicht nur die Patienten, sondern auch die Ärzte. Einer, der unmittelbar nach dem Tsunami vor Ort war und erlebte, wie Krankenwagen um Krankenwagen ankam, habe nach einem halben Jahr wegen eines Posttraumatischen Belastungssyndroms mehrere Monate pausieren müssen, erinnert sie sich.
Später wechselte er an ein anderes Krankenhaus. Das medizinische Personal müsse zur Vorsorge regelmäßig ein Dokument ausfüllen und über ihren Gefühlszustand Auskunft geben.
Zwei Jahre täglich auf Abruf parat
Unabhängig von der Katastrophe, war der Umzug in die tiefste Provinz für Maekawa, die ihre gesamte Ausbildung im 37-Millionen-Großraum Tokio verbracht hatte, eine Umstellung. Ein halbes Jahr habe sie gebraucht, um den lokalen Dialekt einigermaßen zu verstehen.
Sie stammt aus Shikoku, einer der vier Hauptinseln Japans im Westen der Inselnation. Als Patienten klagten, dass ihr Magen „grinse“, sei sie anfangs recht perplex gewesen. Bis sie herausfand, dass den Patienten schlicht übel war.
Der Alltag der Menschen sieht völlig anders aus als in den Großstädten. Viele sind Landwirte oder Fischer, die schon gegen drei, vier Uhr aufstehen, aufs Feld gehen oder in ihre Boote steigen. Maekawa, die in ihren ersten zwei Jahren in Miyako 365 Tage und 24 Stunden „auf Abruf“ war, wurde daher oft frühmorgens aus dem Tiefschlaf geklingelt.
Anfangs wohnte sie in einer Residenz für junge Ärzte und Krankenschwestern direkt neben dem Spital, inzwischen in einer für ältere Ärzte zehn Autominuten entfernt am Bahnhofim Zentrum von Miyako.
Seit sie 2013 Verstärkung bekam, habe sie nur fünf bis sechs Mal pro Monat Dienst „auf Abruf“. Trotzdem schläft sie wenig, meist nicht einmal fünf Stunden.
25 Patienten pro Tag
Typische Beschwerden der Patienten seien Diabetes und Bluthochdruck sowie Schlaganfälle und Blutgerinnsel, so viele wie sonst nirgends in Japan. Das liege an der sehr salzhaltigen lokalen Küche.
Die Mehrheit ihrer Patienten auf Station sei im fortgeschrittenen Alter: „Aktuell ist die jüngste in ihren Siebzigern – manchmal sind über die Hälfte der Patienten sogar in den Neunzigern!“
Drei Tage die Woche behandele sie ambulant, rund 25 Patienten pro Tag; bei diesen sei die Altersspanne deutlich variabler.
Viele kämen erst dann, wenn sie wirklich schwer erkrankt seien – oft mangels Auto und öffentlicher Verkehrsangebote. Am 25. März wird es erstmals wieder seit der Katastrophe möglich sein, entlang der Küste von Iwate und Miyagi durchgehend mit der Bahn zu fahren – auch diese war weggeschwemmt worden.
Die Distanzen sind relativ groß und Taxis teuer. Manche riefen daher schon wegen relativ harmloser Probleme den Krankenwagen. Die Patienten koste das in Japan nichts, das Krankenhaus jedoch 40.000 Yen, umgerechnet 320 Euro.
Gebirge, Wälder, wilde Küstenlandschaften
Die 55.000-Einwohner-Stadt Miyako zählt zu den größten der Region und deckt nicht nur die Küste, sondern noch ein riesiges Gebiet im Hinterland mit ab. In der abgelegenen Gegend, geprägt durch Gebirge, Wälder und wilde Küstenlandschaften, mangelte es schon lange an Ärzten.
Zunächst seien ein Jahr nach der Katastrophe aushilfsweise Ärzte aus Osaka aus Zentraljapan jeweils für eine Woche nach Miyako gekommen. „Jeweils zwei Ärzte waren in der Notaufnahme im Einsatz. Das hat uns unheimlich geholfen“, erinnert sich Maekawa.
Doch das war nicht genug. 2013 sei den offiziellen Stellen bewusst geworden, welch riesiges Gebiet das Krankenhaus Miyako abdecke und habe darauf das Personal verstärkt.
Ein federführender Professor der Universitätsklinik in Morioka habe damals allein für Maekawas Abteilung zwei Ärzte zur Verstärkung abgestellt. Bevor sie ihre Stelle annahm, gab es in ihrem Fachbereich keinen ständig am Krankenhaus praktizierenden Arzt, nur einen Arzt schon im Pensionsalter, der unregelmäßig vorbeikam.
Trotzdem fehlen weiter Ärzte; laut Krankenhausstatistik sind die Zahlen wieder gesunken, auch die Zahl der Betten hat man abgebaut. „Wir haben keinen festen Augen- oder Hautarzt und auch keinen festen Diabetologen. Sie kommen nur einmal pro Woche vorbei.
Das ist bei allen Kliniken entlang der Küste so.“ Dabei zählt Miyako mit rund 337 Betten, 32 Ärzten und 255 Krankenschwester und -pflegern durchaus zu den größeren Einrichtungen in der Region.
Telemedizin hilft im Notfall
Bei schweren Erkrankungen ist der Weg zum nächsten Spitzenkrankenhaus in Morioka weit: Zwei Stunden braucht der Krankenwagen. Als Lösung dafür hat man nach der Katastrophe die elektronischen „Karte“, wie japanische Ärzte die Patientenakten nach dem deutschen Wort nennen, eingeführt.
Per Internet können sich Ärzte gerade bei akuten Fällen in Echtzeit mit Spezialisten an der Morioka-Uniklinik austauschen, wenn jemand zum Beispiel einen Herzinfarkt hat, und entscheiden, ob die Person verlegt wird. Mit dem „Dr. Heli“-Hubschrauberdienst dauert der Transport immerhin nur 80 Minuten.
Was Maekawa am Krankenhaus in Miyako besonders gefalle, sagt sie, sei das andere Tempo und der persönlichere Kontakt zu den Patienten. In Tokio, wo alles viel enger durchgetaktet sei, wisse man häufig nicht, wie es mit den Patienten weitergehe, so Maekawa.
Einige habe sie als Jungärztin sogar später zu Hause besucht – im Geheimen. In Iwate habe sie mehr Zeit, mit den Patienten zu sprechen und sie und ihre Lebensumstände ganzheitlich kennenzulernen.
Maekawa freut sich, dass sie ihr Ziel inzwischen erreicht hat. Aus ihrem Getreidesamen ist eine Pflanze geworden, die Früchte getragen hat, mit einer technisch und personell sehr gut ausgestatteten Kardiologie. Wie es weitergeht, wisse sie noch nicht. „Ich mag die Gegend und möchte die Menschen hier unterstützen“, sagt sie. „Bleiben Sie für immer hier!“, höre sie oft, was sie freilich sehr freue.
Irgendwann will sie in die Heimat zurück
Der Dank der Menschen, das Gefühl, gebraucht zu werden, das habe sie von klein auf motiviert, Ärztin zu werden. Dafür nimmt sie viel in Kauf. Ihren Partner, der im mehrere Stunden entfernten Tokio lebt, treffe sie oft nur alle zwei Monate. „Manchmal frage ich mich schon, ob mich der kodokushi trifft“, sagt sie lachend. So nennt man in Japan den einsamen Tod.
Irgendwann wolle sie wieder in ihre Heimat Shikoku – eine ähnlich wenig erschlossene Region – und dort Landärztin werden. Ihre Entscheidung, nach Miyako zu kommen, bereut sie nicht, im Gegenteil: „Ich bin froh, dass ich das gemacht habe.
Generell ist es bei mir so, dass ich lieber etwas tue, auch wenn ich dabei vielleicht versage, als dass ich etwas nicht tue. Ich hätte es bereut, wenn ich nach der Katastrophe nicht hierhergekommen wäre.“
Gesundheitssystem Japan: Ärztemangel prägt den Versorgungsalltag
Krankenschwester Mio Kamitani leitet eine Nichtregierungsorganisation (NGO) in der Region Iwate, die den Wiederaufbau nach der Dreifachkatastrophe vom 11. März 2011 unterstützt. Die Japanerin, die bisher nur in den USA gearbeitet hatte, erlebte bei der Geburt ihres ersten Kindes das japanische Gesundheitssystem.

Krankenschwester Mio Kamitani leitet eine Nichtregierungsorganisation (NGO) in der Region Iwate, die den Wiederaufbau nach der Dreifachkatastrophe vom 11. März 2011 unterstützt.
© Sonja Blaschke
Iwate ist zwar die zweitgrößte Präfektur Japans, aber zählt zu den am wenigsten erschlossenen Regionen der Inselnation. Das hat die Rettungsmaßnahmen nach dem verheerenden Tsunami am 11. März 2011 erst recht erschwert. Acht Jahre später verläuft nun eine neue Schnellstraße parallel zur Pazifikküste durch viele Tunnel, was den Zugang zu den abgelegenen Küstengebieten erleichtert.
Zugleich ermöglicht sie den Anwohnern, schneller ins Krankenhaus zu gelangen. Das ist umso wichtiger, als es vielerorts an Ärzten fehlt und bestimmte Funktionen nur von größeren Krankenhäusern erfüllt werden können. Frauen, deren Schwangerschaft nicht glatt verläuft oder die etwa aus Altersgründen als Risikoschwangere gelten, mussten bisher lange Fahrzeiten auf sich nehmen.
Davon war auch Mio Kamitani betroffen, die mit ihrem Mann in der Kleinstadt Otsuchi (12.000 Einwohner) lebt und vor drei Jahren schwanger wurde. Damals 38, galt sie als Risikoschwangere. Deswegen konnte sie nicht einfach ins 15 Minuten entfernte Kamaishi zum Arzt fahren, sondern hatte nur die Wahl zwischen Ofunato und Miyako – beide Städte liegen 45 Kilometer entfernt, was in jener Region eine Stunde Autofahrt bedeutet.
Sie entschied sich für das nördlich von Otsuchi gelegene Krankenhaus Miyako. Für die Voruntersuchungen musste sie zunächst alle zwei Wochen, gegen Ende der Schwangerschaft sogar jede Woche dorthin.
In USA ausgebildet
„Das Krankenhaus in Miyako weiß, dass für uns der Weg so weit ist. Ich bin schon hingefahren, als noch 30 Minuten Abstand zwischen meinen Wehen waren. Normalerweise wird man erst im Krankenhaus aufgenommen, wenn die Wehen in Abständen von zehn Minuten kommen.“
Ihr Eindruck vom Krankenhaus in Miyako sei sehr positiv gewesen, sagt die in den USA ausgebildete Krankenschwester, die seit der Katastrophe in Iwate im Wiederaufbau aktiv ist und inzwischen dort eine NGO namens Oraga Otsuchi Yume Hiroba leitet: „Miyako ist eine der besten Kliniken, in denen ich je war, einschließlich der Krankenhäuser, in denen ich gearbeitet habe. Ich denke, das ist die bestmögliche Art von Krankenhaus, die sie in Japan hinbekommen haben .“
Auch wenn sie nie in Japan als Krankenschwester gearbeitet hat, hat sie freilich als Patientin einige Unterschiede festgestellt. „Das System in Amerika ist ganz anders, mir ist es lieber“, sagt Kamitani. „Es gibt mehr Privatsphäre, Krankenschwestern sind höher angesehen, haben mehr Pflichten und dürfen auch mehr Aufgaben übernehmen.“
In Japan hingegen sei ihr Aufgabenbereich limitiert, die Bürde der Ärzte sei dafür höher. „Dabei haben wir ohnehin nicht genug Ärzte!“
Jede Woche neuer Arzt
Der Ärztemangel zeigt sich konkret darin, dass Ärzte bestimmter Disziplinen nur einmal in der Woche im Krankenhaus in Miyako sind und dafür extra aus der zwei Stunden entfernten Präfekturhauptstadt Morioka anreisen, wo ein großes Universitätskrankenhaus ist.
Deshalb habe sie jede Woche bei der Untersuchung einen neuen Arzt vor sich gehabt, „daran musste ich mich erst gewöhnen“. Gerade bei der Primärversorgung hätte sie sich eine feste Ansprechperson gewünscht.
Sie habe sich weder vorstellen können, in Japan zu arbeiten, noch dort einen Landsmann zu heiraten, sagt Kamitani, eine lebhafte, offene Frau, die für eine Japanerin enorm viel gestikuliert. Erst durch die Katastrophe kam sie in die Region – und wurde schwanger.
Sie habe es kaum fassen können, sagt Kamitani, als sie hörte, wie Frauen, die gerade ein Kind zur Welt gebracht haben, in Japan untergebracht werden: „Hier sind sechs Betten pro Zimmer normal! Viele Frauen kennen es nicht anders, aber für mich ist das nicht normal, ich brauche meinen eigenen Raum.“ Eineinhalb Tage habe sie auf ein Privatzimmer warten müssen.
Lange Autofahrten eine Belastung
Das System einer Doula, die einer werdenden Mutter vor, während und nach der Geburt als Begleiterin zur Seite steht, gebe es in Japan nicht. Stattdessen bleibe jede Mutter – auch wenn die Geburt normal verlief – eine Woche lang im Krankenhaus. In dieser Zeit lernten die Mütter das Nötigste, zum Beispiel, wie man dem Kind die Brust gibt und wie man es badet.
„Als Krankenschwester fand ich das genug, aber ich hätte danach zuhause gerne eine Haushaltshilfe gehabt, gerade weil sich der Körper ja auch erst einmal erholen muss.“ Sie habe Glück, da ihr Mann per se derjenige sei, der das Kochen übernehmen – sehr ungewöhnlich in Japan.
Das viele Autofahren nahm auch nach der Geburt ihres Sohnes kein Ende, da sie wiederum alle zwei Wochen bis nach Miyako ins Krankenhaus musste. „Das war eine Belastung“, erinnert sie sich, aber sie habe wiederum Glück gehabt, ihr Mann habe sie dank eines verständnisvollen Arbeitgebers – ebenfalls nicht selbstverständlich – fahren können.
„Mit einem Baby, das einen Monat alt ist, kann man sich nicht aufs Fahren konzentrieren.“ Dank der neuen Autobahn dauert die Fahrt inzwischen „nur“ noch 40 Minuten. (Sonja Blaschke)