Alzheimer durch Insulinresistenz im Gehirn?
Diabetiker haben bekanntlich ein erhöhtes Alzheimer- Risiko. Ein möglicher Grund: Der Insulin- und Glukosestoffwechel ist bei ihnen auch im Gehirn gestört. Die gute Nachricht: Orale Antidiabetika, aber auch Statine könnten die Alzheimer-Pathologie bremsen.
Veröffentlicht: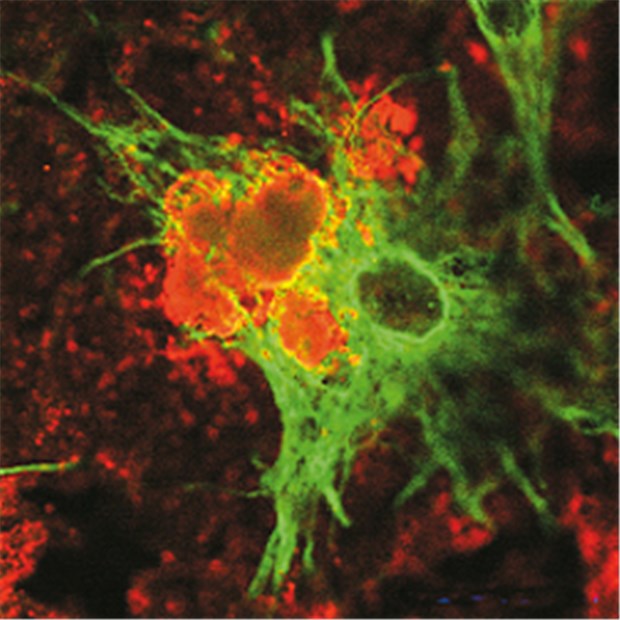
Beta-Amyloid (orange) wird von Astrozyten (grün) vertilgt.
© Jens Husemann
Der Zusammenhang ist schon lange aus epidemiologischen Studien bekannt: Bei Diabetikern ist das Alzheimer-Risiko um 60 bis 100 Prozent erhöht. Doch erst so langsam beginnen Forscher zu verstehen, weshalb. So war lange Zeit unklar, ob es überhaupt einen kausalen Zusammenhang zwischen Diabetes und Alzheimer gibt - Diabetiker sind oft übergewichtig, bewegen sich wenig, haben häufig Bluthochdruck und Hyperlipidämie, also viele Risikofaktoren, die unabhängig von einem Diabetes die Alzheimergefahr erhöhen. Inzwischen gibt es jedoch immer mehr Hinweise, dass ein gestörter zerebraler Glukose- und Insulinstoffwechel eine Alzheimer-Erkrankung beschleunigt.
Glukoseverbrauch im Gehirn ist bei Diabetes reduziert
Ein aktueller Hinweis stammt aus einer Arbeit, die gerade online in den "Archives of Neurology" veröffentlicht wurde. Ein Team um Dr. Laura Baker von der Uni in Seattle hat bei 11 kognitiv normalen älteren Patienten mit Glukoseintoleranz und bei 12 Patienten mit neu diagnostiziertem Typ-2-Diabetes den Glukose-Stoffwechsel in spezifischen Hirnregionen untersucht und mit den Werten von 6 gesunden Probanden verglichen. Die Teilnehmer waren in allen Gruppen im Schnitt 74 Jahre alt und hatten bislang keine Antidiabetika erhalten. Sie wurden per PET mit 18F-markierter Fluordesoxyglukose untersucht - damit lässt sich der Glukose-Stoffwechsel gut sichtbar machen.
Die Forscher legten ihren Fokus auf die Aktivität im parieto-temporalen, frontalen und cingulären Kortex. Ein verringerter Glukosemetabolismus in diesen Regionen gilt als Risikofaktor für Alzheimer - und das nicht nur bei Diabetikern. So weisen diese Regionen oft schon Jahre vor den ersten klinischen Alzheimer-Symptomen einen reduzierten Stoffwechsel auf.
In der Studie mussten die Teilnehmer während des PET-Scans Gedächtnisaufgaben lösen, um den Glukosestoffwechsel in den untersuchten Regionen zu aktivieren. Dabei stellten die Forscher fest: Sowohl bei den Patienten mit Glukoseintoleranz als auch bei den Diabetikern war der Glukosestoffwechsel im Gegensatz zu den Gesunden deutlich vermindert. Das Muster war dabei ähnlich wie man es von Patienten kennt, die bereits leichte kognitive Einschränkungen (mild cognitive impairment, MCI) haben oder von Patienten mit Alzheimer. Und: Bei den Gedächtnistests schnitten die Teilnehmer mit gestörtem Glukosestoffwechsel deutlich schlechter ab als die gesunden, gleichalten Probanden.
Amyloidplaques bilden sich in Glukose-armen Arealen
Als ein möglicher Mechanismus wird eine reduzierte Insulinkonzentration oder -sensitivität im Gehirn angenommen, die bei Diabetikern vermutlich besonders ausgeprägt ist. Wie wichtig Insulin für die kognitive Funktion ist, zeigt sich auch bei Gesunden: Intranasal verabreichtes Insulin, das rasch ins Gehirn geht, verbessert die kognitiven Leistung. In Zellkulturen konnte Insulin zudem die Beta-Amyloidbildung in Neuronen bremsen, der Effekt lässt sich verstärken, wenn die Insulinsensitivität durch Glitazone erhöht wird. Zudem ist bei einer Insulinresistenz die zerebrovaskuläre Funktion gestört, dadurch gelangt mitunter insgesamt zu wenig Glukose ins Gehirn.
Dass der im PET sichtbare reduzierte Glukosestoffwechsel tatsächlich mit der Alzheimer-Pathologie Hand in Hand geht, lässt sich schließen, wenn man die Daten von dem Team aus Seattle mit Daten anderer Studien kombiniert: Werden in einem speziellen PET die Beta- Amyloid-Ablagerungen bei Alzheimer-Patienten sichtbar gemacht, so korrelieren sie zum Teil sehr gut mit den Regionen, in denen Baker einen reduzierten Glukosestoffwechsel bei Diabetikern fand - die Stoffwechselstörung scheint einer toxischen Amyloidbildung vorauszugehen.
Inwieweit sich solche Erkenntnisse therapeutisch nutzen lassen, bleibt aber unklar. Studien mit Glitazonen bei MCI-Patienten oder Patienten mit leichtem Alzheimer deuteten auf eine Verbesserung der Kognition durch die Antidiabetika. Bei Patienten mit moderatem Alzheimer ließ sich dagegen bislang sowohl mit Rosiglitazon als auch in einer aktuellen Studie mit dem besser hirngängigen Pioglitazon kein klinischer Effekt nachweisen (Arch Neurol online). Möglicherweise ist in solchen Stadien die Zerstörung im Gehirn schon zu weit fortgeschritten, als dass diese Medikamente noch effektiv sein könnten.
Insulin fördert den Abbau von Beta-Amyloid
Einig sind sich inzwischen viele Forscher, dass Insulin den Abbau von Beta-Amyloid fördert. Und hier kommen überraschenderweise andere Medikamente ins Spiel: Statine. In epidemiologischen Studien hatten Patienten mit Statinen eine reduzierte Alzheimerrate, und nach Daten erster kleiner Interventionsstudien können hirngängige Statine wie Simvastatin offenbar den Beginn eines M. Alzheimers bei MCI-Patienten verzögern.
Der Mechanismus war bislang unklar, Bonner Forscher haben nun Hinweise darauf gefunden, dass Statine den Abbau der gefährlichen Beta-Amyloid-Proteine im Gehirn beschleunigen (Journal of Biological Chemistry online). Danach sorgen Statine dafür, dass Mikrogliazellen im Gehirn vermehrt Insulin-abbauendes Enzym (insulin degrading enzyme, IDE) ausscheiden. Dieses Enzym baut nicht nur Insulin, sondern auch Beta-Amyloid ab. In Studien mit Alzheimer-Patienten waren IDE-Konzentrationen in für das Gedächtnis kritischen Bereichen wie dem Hippocampus zum Teil drastisch reduziert. Ob dies eine Folge der Insulinresistenz ist, bleibt aber unklar. Möglicherweise wird das Enzym bei Insulinmangel oder -resistenz herunterreguliert. Hier gibt es allerdings noch viel zu forschen.






