Infektionen
Antibiotika-Resistenzen – eine globale Gefahr
Die Hoffnung aus den 60er Jahren, Infektionskrankheiten seien im Jahr 2000 besiegt, hat sich nicht erfüllt. Im Gegenteil: Die WHO befürchtet, dass 2050 mehr Menschen durch resistente Erreger sterben könnten als durch Krebs.
Veröffentlicht: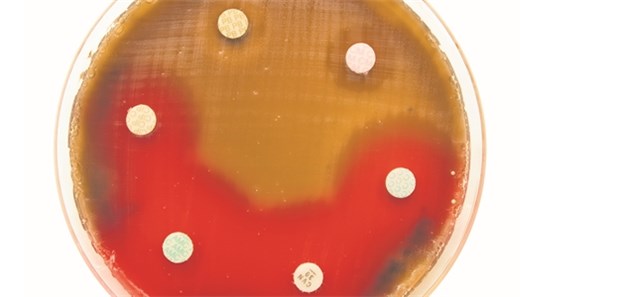
© Guntars Grebezs / Getty Images / iStock
MÜNCHEN. Die Zahl neu zugelassener Antibiotika ist seit Anfang der 80er Jahre dramatisch zurückgegangen. Von 2008 bis 2011 seien überhaupt nur zwei neue Antibiotika auf den Markt gekommen, beklagte Professor André Gessner.
Als Hauptgrund nannte der Mikrobiologe von der Universität Regensburg, dass sich die Entwicklung für die Pharmaindustrie kaum lohnen würde. Nach der Markteinführung existieren für neue Substanzen, die zunächst als Reserveantibiotika dienen, nur wenige medizinisch sinnvolle Einsatzfelder.
10 Millionen Tote bis 2050
"Nur für ein Prozent der Patienten kommt eine Therapie mit einem Reserveantibiotikum infrage", berichtete Gessner. Die Entwicklungskosten seien aber ähnlich hoch wie bei Rheumaarzneien.
Gessner sprach beim Round-Table "Atemwegsinfekte: vorbeugen, diagnostizieren, evidenzbasiert therapieren" davon, dass die Politik vielleicht auch mit Steuergeldern die Entwicklung von Antibiotika unterstützen werde. "Das sind Ideen, die im Moment diskutiert werden. Wir wissen noch nicht, wie die umgesetzt werden", so Gessner. Es brauche aber dringend neue Anreize.
Ginge man in den 1960er Jahren noch davon aus, man würde Infektionskrankheiten im Jahr 2000 besiegt haben, sei das Gegenteil eingetreten. Gessner verdeutlichte den Ernst der Lage mit Zahlen der WHO.
Dort sei im Global Report 2014 zu Antibiotika-Resistenzen die Zahl der bisherigen Toten extrapoliert worden: Danach rechnet die WHO 2050 mit 10 Millionen Toten durch resistente Erreger. Die Zahl der Krebstoten würde dann mit 8,2 Millionen auf Platz 2 deutlich dahinter liegen.
Für niedergelassene Kollegen hatte der Mikrobiologe Tipps parat, wie die Ausbreitung von Resistenzen verlangsamt werden kann: Es müsse stets die lokale Resistenzsituation berücksichtigt werden. Mikrobiologische Labore, die Antibiogramme erheben, verfügen über solche Daten.
"So schmal wie möglich"
"Auch die Antibiotika-Resistenz-Surveillance des Robert Koch-Instituts ist eine gute Quelle", so Gessner bei der von dem Unternehmen Bionorica SE unterstützten Veranstaltung. Liege die Resistenzrate für ein Antibiotikum bei über 20 Prozent, so dürfe diese Substanz nicht mehr kalkuliert initial eingesetzt werden: "Das Risiko für ein Therapieversagen ist zu hoch."
Grundsätzlich gelte für die Auswahl des Antibiotikums: so schmal wie möglich, so breit wie nötig. Gessners Rat: "Nehmen Sie das älteste Antibiotikum, das noch wirkt".
Neue Rhinosinusitis-Leitlinie
Gessner begrüßte in diesem Zusammenhang die neue Leitlinie zur Rhinosinusitis. Bei einer akuten Rhinosinusitis (ARS) beziehungsweise einer akuten Exazerbation einer rezidivierenden ARS sollten in der Regel keine Antibiotika gegeben werden (AWMF-Leitlinie 017-049).
Die Leitlinie empfehle stattdessen den Einsatz symptom-orientierter Therapeutika wie evidenzbasierte Phytopharmaka (beispielsweise Sinupret® extract), Schmerzmittel oder Dekongestiva. "Das finde ich aus mikrobiologischer Sicht gut", so die Meinung des Mikrobiologen.
Was sagen Ärzte zum Thema Prävention und Therapie von Atemwegsinfekten, Hygiene sowie zum Mikrobiom? Springer Medizin sprach mit Allgemeinmedizinern, HNO-Ärzten, Mikrobiologen und Mitgliedern der Impfkommission.
Die Interviews sind erreichbar über: http://bit.ly/2v1LIYb