Neue Leitlinien zur Angiologie vorgestellt
Neue Leitlinien in der Angiologie haben zum Ziel, individuell das Risiko von Patienten besser einzuschätzen. Das gilt etwa beim Verdacht auf eine tiefe Beinvenenthrombose oder bei Patienten mit Vorhofflimmern. Dazu werden neue Tests und Scores verwendet.
Veröffentlicht: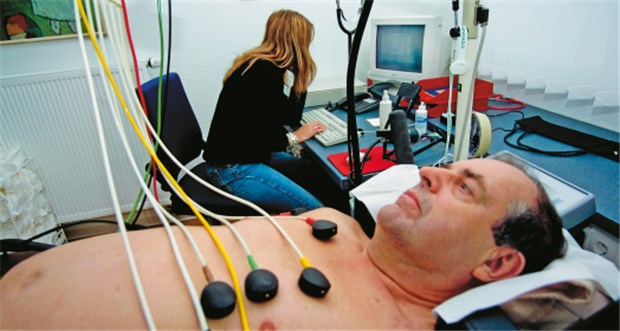
Leidet der Patient unter Vorhofflimmern? Das Elektrokardiogramm gibt wichtige Hinweise.
© Klaro
BERLIN. In diesem Jahr sind mehrere Leitlinien publiziert worden, die die Angiologie betreffen. Sie geben Empfehlungen für das Management bei Venenthrombose und bei Vorhofflimmern sowie die antithrombotische Therapie bei Patienten mit Vorhofflimmern und Koronar-Stents.
Leitlinie empfiehlt Test auf D-Dimere
Wenn sich bei einem Patienten der Verdacht auf eine tiefe Beinvenenthrombose (TVT) ergibt, wird ihm nach Angaben von Professor Sebastian Schellong vom Krankenhaus Dresden-Friedrichstadt oft ein Kompressionsverband angelegt und eine Überweisung zum Ultraschall gegeben. Die aktuelle deutsche Leitlinie empfiehlt hingegen, zunächst die klinische Wahrscheinlichkeit (KW) zu ermitteln und - wenn diese gering ist - auf D-Dimere zu testen, einen Marker für vermehrte Gerinnungsaktivität (www.uni-duesseldorf.de). "Das kann auch der Hausarzt", so Schellong. Die KW-Schätzung erfolge mit dem Wells-Score, dauere drei bis vier Minuten und unterscheide in eine hohe und niedrige Wahrscheinlichkeit für TVT, führte er fort.
Nur bei hoher KW und positivem D-Dimer-Test sei ein Kompressionsultraschall (KUS) der Beinvenen indiziert. Ist dieser nicht eindeutig, schließt sich eine Phlebografie oder nach vier bis sieben Tagen eine KUS-Kontrolle an. Kann der Ultraschall nicht unmittelbar erfolgen, empfiehlt Schellong zur Überbrückung primär die Gabe von niedermolekularem Heparin (NMH). Die Kompression allein reiche nicht aus.
Bestätigt sich der Verdacht, beginnt laut Schellong - neben einer weiterführenden Umfelddiagnostik - sofort eine fünf- bis zehntägige Akuttherapie, bevorzugt mit NMH oder Fondaparinux. Zudem erfolge obligat über drei bis sechs Monate eine Erhaltungstherapie mit Vitamin-K-Antagonisten, die eine International Normalized Ratio (INR) zwischen 2,0 und 3,0 anstrebe. Hat der Patient über das ursprüngliche Krankheitsgeschehen hinaus ein erhöhtes Rezidivrisiko, kann im Anschluss unter Umständen eine langfristige Erhaltungstherapie sinnvoll sein.
Sitz des Strumpfes muss kontrolliert werden
Hierbei müsse jedoch die Verträglichkeit der vorherigen Antikoagulation und der Wille des Patienten berücksichtigt werden, so Schellong. Zudem empfahl er, von Anfang an immer einen angepassten Kompressionsstrumpf zu verschreiben und den guten Sitz unbedingt zu kontrollieren, um dessen Bedeutung zu unterstreichen und so die Compliance zu fördern.
Die aktuelle Leitlinie zum Vorhofflimmern enthält laut Professor Rupert Bauersachs vom Klinikum Darmstadt zwei neue Scores und neue Therapieempfehlungen (Camm AJ., Eur Heart J. 2010 online). So erfolgt bei einem Score von 0 des CHA2DS2-VASc, der das Schlaganfallrisiko besser prognostiziert als der vorherige CHADS2, heute keine antithrombotische Therapie. Bei mittlerem Risiko (Score: 1) werden vor allem Vitamin-K-Antagonisten (VKA) und nur eingeschränkt ASS empfohlen. Bei hohem Risiko (Score über 2) werden immer VKA verwendet. Zur erhöhten Vorsicht und regelmäßigen Therapie-Kontrollen rät die Leitlinie, wenn der Hasbled-Score zum Abschätzen des Blutungsrisikos über 3 beträgt.
Die antithrombotische Therapie bei Patienten mit Vorhofflimmern und Stents hängt nach einer weiteren aktuellen Leitlinie vom Blutungsrisiko und Setting (elektiv/akutes Koronarsyndrom) sowie der Stentart ab. Als Neuerung nannte Bauersachs, dass die lebenslange Erhaltungstherapie nur mit VKA erfolgt.