Akne-Therapie
Was hat sich bewährt, was ist neu?
Die Therapieoptionen für Aknepatienten sind begrenzt. Wie können Ärzte sie nutzen und welche Neuerungen können sie erwarten?
Veröffentlicht: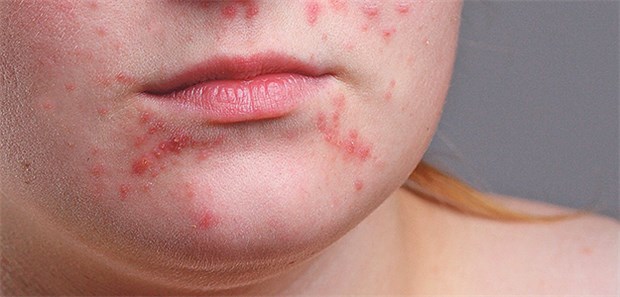
Akne: Bei der Entstehung spielt wohl der Wachstumsfaktor IDF-1 eine Rolle.
© lam3r / fotolia.com
MÜNCHEN. Am Anfang einer Akne können nach derzeitigem Erkenntnisstand entzündliche Prozesse stehen. Eine wichtige Funktion in der Pathogenese wird außerdem dem Wachstumsfaktor IGF-1 zugeschrieben: Erhöhte Konzentrationen von IGF-1 können über die Blockade von FoxO1 eine Seborrhö und über die Aktivierung von Toll-like-Rezeptor 2 (TLR2) die Bildung von Mikrokomedonen induzieren, wie Professor Harald Gollnick von der Uni Magdeburg darlegte.
Ein Anstieg des Serum-IGF-1 wird zum Beispiel durch hyperglykämische Ernährung und den Konsum von Milch ausgelöst. Aknepatienten sollten daher beraten werden, Milch, Süßigkeiten und "Kohlenhydratexzesse" zu vermeiden, so der Dermatologe bei der Fortbildungswoche für praktische Dermatologie und Venerologie.
Übermäßiges Waschen schädlich
Eine weitere Allgemeinmaßnahme, die er seinen Patienten empfiehlt: "Hören Sie auf, sich zu überwaschen!" Übermäßige Körperhygiene dezimiert zum Beispiel Staphylococcus epidermidis, der das Wachstum von Propionibacterium acnes hemmt.
Eine Sebosuppression lässt sich laut Gollnick bisher mit keinem topischen Mittel erreichen. Topische Retinoide könnten indes mehr als Verhornungsstörungen bekämpfen, sie seien auch antiinflammatorisch und immunmodulierend.
Durch die Kombi von Retinoiden mit einem antimikrobiellen Wirkstoff wie BPO wird die Wirksamkeit gesteigert. Selbst beim Schweregrad LEEDS 6 oder 7 hat Gollnick in einer eigenen großen Studie mit Adapalen/BPO eine deutliche Besserung festgestellt.
Der Dermatologe mahnte, topische Antibiotika niemals in Monotherapie anzuwenden. Um die Entstehung resistenter Keime zu verhindern, müssten sie zusammen mit einem Retinoid oder BPO gegeben werden, "am besten als Fixkombination".
Isotretinoin weiterhin als Standard
Isotretinoin ist weiterhin der Standard in der systemischen Therapie; neben den bekannten Effekten kann die Substanz auch den IGF-1-Spiegel senken. "Wenn wir Isotretinoin einsetzen, dann ist es wichtig, das rechtzeitig zu tun, um Vernarbungen zu verhindern", so Gollnick. Die empfohlene Dosis von 1 mg/kg KG habe gegenüber niedrigeren Dosierungen den Vorteil, dass es nach Therapieende seltener zu Rezidiven komme.
Aknepatienten mit Kontraindikationen gegen Isotretinoin können mit einer Kombination aus oralem Doxycyclin und Adapalen/BPO behandelt werden. Bei Knoten war das Ergebnis in einer Studie ähnlich gut, bei entzündlichen Läsionen allerdings Isotretinoin überlegen. "Aber die Kombination ist eine Alternative und wir werden sie so in der neuen Leitlinie empfehlen", so Gollnick.
Dass Sebozyten Histaminrezeptoren haben, lässt sich offenbar therapeutisch nutzen: In einer Studie war Isotretinoin zusammen mit dem Antihistaminikum Desloratadin gegeben deutlich besser wirksam und auch nebenwirkungsärmer als Isotretinoin allein, wie Gollnick berichtete.
Rezidivrisiko mindern
Bei der Entstehung von Rezidiven nach Abschluss der systemischen Therapie spielen Mikrokomedonen eine wichtige Rolle. Das Rezidivrisiko wird durch eine Erhaltungstherapie gemindert, hierzu wird vor allem Adapalen empfohlen, gegebenenfalls in Kombination mit BPO.
Skeptisch sieht Gollnick die PDT zur Aknebehandlung: "Nicht, weil sie nicht funktioniert, sondern weil Talgdrüsen irreversibel zerstört werden. Die Talgdrüse ist aber ein endokrines Organ." Angeblich keine Vernarbung des Follikels soll bei einem neuen Laserverfahren aus den USA auftreten. Die Photothermolyse mit Goldpartikeln wird derzeit in klinischen Studien geprüft.
Gesucht wird außerdem nach Topika, die auf die Sebozyten einwirken. Mögliche Kandidaten sind unter anderem Botulinumtoxin in topischer Formulierung, der antientzündlich wirkende Lipoxygenase-Hemmer Zileuton oder Spironolacton in einer speziellen Grundlage, die den Wirkstoff an die Sebozyten bringen soll.