Serologische Diagnostik
Positiver Titer noch kein Borreliose-Beweis
Bei der Sicherung der Diagnose "Borreliose" ist die Serologie hilfreich. Doch bei ungezieltem Einsatz kann diese auch verwirren.
Veröffentlicht: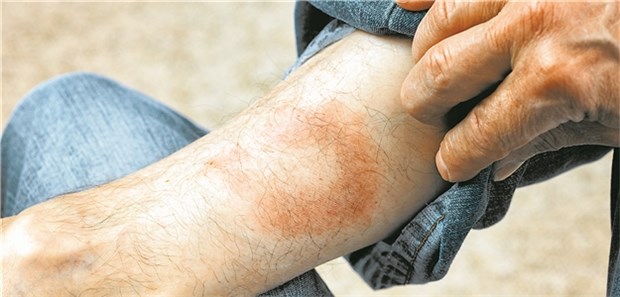
Eine Borrelien-Infektion manifestiert sich primär in Form eines Erythema migrans.
© Ingo Bartussek - stock.adobe.com
MANNHEIM. Der Sinn, und dieser Satz steht fest, ist stets der Unsinn, den man lässt. Dies trifft besonders auch für die serologische Diagnostik der Borreliose zu, ein Krankheitsbild, das mit zahlreichen Mythen und daraus resultierenden leidenschaftlich geführten kontroversen Diskussionen belegt ist.
"Die Verdachtsdiagnose aller Manifestationen der Borreliose ist primär eine anamnetisch-klinische", betonte Professor Frank Erbguth von der Universitätsklinik für Neurologie am Klinikum Nürnberg beim 124. Kongress der Deutschen Gesellschaft für Innere Medizin.
Die weitere Evaluation mittels Serologie sei ein wichtiger diagnostischer Baustein für die Absicherung der Diagnose. Um die Diagnose Borreliose stellen zu können, brauche man aber beides, nämlich die klinische Konstellation und die Serologie.
Die Borreliose kann zwar zu einer schweren Erkrankung führen, Todesfälle sind aber sehr selten. Das Problem ist, dass oft unspezifische Symptome Anlass für eine ungezielte Borrelien-Serologie geben. Man hofft dann, mit einem negativen Befund die Borreliose ausschließen zu können.
Doch in etwa 20 Prozent der Fälle ergibt sich ein falsch-positiver Befund, und zwar nicht nur beim IgG, sondern auch beim IgM. "Insgesamt ist die typische Präsentation der Borreliose unterdiagnostiziert, die unspezifische Präsentation durch die Serologie dagegen überdiagnostiziert", so Erbguth.
Müdigkeit, Konzentrationsschwäche, diffuse Schmerzen
Bei typischen Symptomen ist die Serologie wichtig, wobei die Aussagekraft vom Zeitprofil abhängt: Im Stadium I des Erythema migrans ist die Serologie meist noch negativ.
Bei subjektiven, schwer fassbaren Symptomen wie Müdigkeit, Konzentrationsschwäche oder diffusen Schmerzen ist die Serologie nach Meinung von Erbguth nicht empfehlenswert, da diese anfällig für Fehlinterpretationen ist.
Die pathogenetischen Mechanismen der Borrelien-Infektion sind vielgestaltig: direkte Gewebsinflammation, Vaskulitis und Autoimmunreaktionen. Zielstrukturen sind Haut, zentrales und peripheres Nervensystem, große Gelenke, Auge und Herz.
Kommt es zu einer Borrelien-Infektion, so manifestiert sich die Erkrankung primär an der Haut in Form eines Erythema migrans. Dieses entwickelt sich ein bis zwei Wochen nach dem Zeckenstich und hält unbehandelt etwa vier Wochen an.
Eine andere, sehr seltene und vor allem bei Kindern auftretende Hautmanifestation ist das benigne Lymphozytom, eine umschriebene rötliche Schwellung, die vorrangig am Ohrläppchen auftritt. Sechs Monate bis acht Jahre nach der Infektion kann sich auch eine Acrodermatitis chronica atrophicans entwickeln, die mit Atrophie und Hyperpigmentierung der Haut einhergeht, was Schmerzen, Juckreiz und Parästhesien auslösen kann.
Im zweiten disseminierten Stadium kommt es zum Organbefall, wobei die Monarthritis und die Karditis am häufigsten sind. Die Arthritis befällt meist die großen Gelenke wie das Kniegelenk und ist schmerzlos.
Die Karditis führt oft zu einem höhergradigen AV-Block 2. oder 3. Grades, der jedoch nicht mit einem dauerhaften Schrittmacher versorgt werden muss, da sich der Befund nach Einleitung der Antibiose fast immer rasch zurückbildet.
Neuroborreliose führt zu Lähmungen
Eine schwerwiegende Komplikation ist die Neuroborreliose, die sich in der Frühform als lymphozytäre Meningitis, als ein- oder beidseitige Fazialisparese oder als sehr schmerzhafte Meningoradikulitis (Bannwarth-Syndrom) manifestieren kann. Seltener sind eine periphere Neuropathie, die Mononeuritis multiplex und eine Ataxie.
Die späte Neuroborreliose führt dann zu einer Enzephalitis mit Lähmungen, Sprachstörungen, Koordinationsstörungen, Epilepsie beziehungsweise hirnorganischem Psychosyndrom oder zu einer Myelitis mit Paraplegie beziehungsweise Harn- und Stuhlinkontinenz.
Die Diagnose der Borreliose wird gesichert durch die Serologie, wobei IgM lange persistieren kann, also nicht unbedingt eine akute Infektion anzeigt. Es sollte immer eine 2-Stufendiagnostik erfolgen, das positive Ergebnis des ELISA muss also mittels Western Blot bestätigt werden.
Das Medikament der ersten Wahl ist und bleibt 2 x 100 mg Doxycyclin über 10 bis 14 Tage. Nur bei einer Arthritis sollte das Antibiotikum über 28 Tage gegeben werden.