Flüchtlingsversorgung
"... dann fühlen sich Ärzte der Aufgabe nicht gewachsen"
Professor Theda Borde, Expertin auf dem Gebiet Migration und Gesundheit, erläutert im exklusiven Interview mit der "Ärzte Zeitung" aktuelle Herausforderungen bei der medizinischen Versorgung von Flüchtlingen.
Veröffentlicht: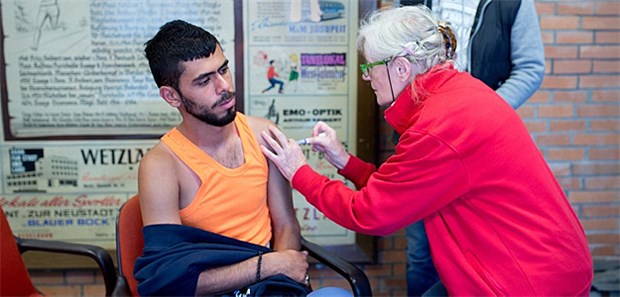
Dieser Flüchtling aus dem syrischen Homs wird in einer Not-Praxis vor dem Flüchtlingslager in Wetzlar (Hessen) von der Ärztin Ingrid Knell geimpft.
© Boris Roessler / dpa
Ärzte Zeitung: Sie haben sich schon vor Jahren unter anderem mit der Ungleichheit in der Versorgung von Migranten und Deutschen befasst. Was kann man daraus für die aktuelle Zuwanderung lernen?
Professor Theda Borde: Ich habe in der Praxis, also bei der Begleitung von Patienten im Gesundheitswesen, erlebt, dass Immigranten anders behandelt wurden, als wenn ich selbst zum Arzt gegangen bin. Es gab einen Unterschied in der sprachlichen Kommunikation, was immer noch ein großes Anliegen von mir ist.
Die Ärzte haben nicht so viel Wert darauf gelegt, sich komplett und ausreichend im Gespräch darauf einzulassen, was die Patienten berichten wollten. Man hat gemerkt, dass bessere sprachliche Kommunikation für die Diagnostik nötig gewesen wäre, auch für so banale Dinge wie die Handlungsanweisungen, wie sich ein Patient verhalten sollte.
In einer Studie zur Inanspruchnahme von Notfallambulanzen haben wir festgestellt, dass Notfallambulanzen gerade für untere soziale Schichten, Immigranten, auch Neuankömmlinge, häufig den ersten Zugang zum Gesundheitswesen darstellen. Ich kann mir vorstellen, dass das auch bei der aktuellen Zuwanderung so sein wird. Die Menschen kennen das aus ihren Herkunftsländern so.
In ihren Studien vor zehn und fünfzehn Jahren haben sie auch den Aspekt der Unter-, Über- und Fehlversorgung bei Migranten, auch bei Flüchtlingen, untersucht. Sind Ihre Ergebnisse heute eigentlich noch aktuell?
Borde: Wir haben sowohl Unter-, Fehl-, als auch Überversorgung festgestellt. In einer Studie in Frauenkliniken haben wir festgestellt, dass Doktor-Hopping häufiger bei Immigrantinnen stattfindet. Auf der Suche nach einer Lösung für das Gesundheitsproblem wird immer wieder etwas Neues probiert.
Unterversorgung kennen wir daher, dass die Patienten nicht aufgeklärt werden. Es ist vor allem eine Unterversorgung mit Blick auf Wissen und Information. Somit können Patienten in diesem Prozess ihre Rolle nicht einnehmen.
Wir haben in der Gynäkologie feststellen können, dass das größte Problem die Patientenaufklärung war. Wir haben Patientinnen vor und nach einer OP dazu befragt, was sie haben und welche Therapie sie sich vorstellen. Bei Immigrantinnen sank nach der Information der Anteil der richtigen Antworten sogar noch ab.
Wie erklären Sie sich das?
Prof. Theda Borde

© Privat
Professorin für sozialmedizinische und medizinsoziologische Grundlagen der Sozialen Arbeit und Klinische Sozialarbeit an der Alice Salomon Hochschule Berlin (ASH).
Forschungsschwerpunkte unter anderem: soziale Determinanten von Gesundheit, Migration und Gesundheit,
Mitarbeit am Pilotprojekt „Aufbau eines interprofessionellen Netzwerks für interkulturelle Kompetenzen und Strukturen in der Charité‘“
Borde: Sie hatten zu viele teilweise falsch verstandene Informationen aus verschiedenen Quellen erhalten. Von verschiedenen Ärzten, Krankenschwestern, Verwandten, die übersetzt haben, die Bettnachbarinnen, der Putzfrau im Krankenhaus, von wem auch immer. Informationen wurden verzerrt, auch durch sprachliche Missverständnisse.
Welche Erkrankungen kommen bei Migranten und Flüchtlingen Ihren Untersuchungen zufolge besonders häufig vor?
Borde: Alle Krankheiten, die wir auch haben. Zum Beispiel Erkältungskrankheiten. Flüchtlinge sind ja überwiegend junge Leute, so dass man mit chronischen Erkrankungen meist nicht so viel zu tun hat.
Aber auch Krankheiten, die durch die Bedingungen während der Flucht entstanden sind. Das können ernährungsbedingte Krankheiten oder Parasiten sein. Wenn man einen Flüchtling vor sich hat, sollte man schauen, durch welche Länder er gereist ist, um die Symptome besser interpretieren zu können.
Das ist eine Herausforderung für Ärzte...
Borde: Ich könnte mir vorstellen, dass man in den Notfallambulanzen in den großen Kliniken Anlaufstellen speziell für Flüchtlinge aufbauen könnte, die eine allgemeinmedizinische Versorgung anbieten. Jetzt verschärft sich ja das Problem der sprachlichen Kommunikation noch einmal.
Anders als in Krankenhäusern werden Dolmetscher im niedergelassenen Bereich nicht bezahlt. Mit Stellen oder dem konsequenten Einsatz von qualifizierten Sprachmittlern bei Verständigungsproblemen könnte man den Problemen schneller etwas entgegensetzen. Ärzte sind hier gefordert, Übersetzer anzufordern.
Es ist wahrscheinlich gar nicht so einfach, die Krankheitslast der Flüchtlinge auf die niedergelassenen Ärzte zu verteilen.
Ich weiß von den Flüchtlingen aus einer Unterkunft in Hellersdorf, dass sie Ärzte aufsuchen, mit denen sie sich verständigen können. Das führt schnell zur Überlastung einzelner Praxen.
Gibt es denn besondere Herausforderungen zum Beispiel bei Kindern?
Borde: Wir haben bei Kindern unbehandelte Behinderungen oder unangemessen versorgte Behinderungen beobachtet. Da gibt es keine Ergotherapie, keine Physiotherapie, oder sie sind unzureichend mit Hilfsmitteln ausgestattet. Bei Jugendlichen ist das Thema HIV-Prävention ganz zentral.
Schließlich kommen sie hier in einer Phase an, in der die Sexualität beginnt. Da besteht großer Handlungsbedarf. Dann folgen Themen rund um Schwangerschaft und Geburt.
Können niedergelassene Ärzte die Rolle der Berater übernehmen?
Borde: Arztpraxen können das vor allem bei Sprachbarrieren nicht leisten. Dazu haben wir auch schon geforscht. Ärzte fühlen sich der Aufgabe dann oft nicht gewachsen. Das heißt, sie würden es gerne besser machen, kriegen es aber nicht hin.
Sie haben Zeitdruck, sie haben andere Patienten. Sie wissen, sie können sich nicht angemessen verständigen. Es wird dann weniger gemacht, wenn es schwierig wird. Ärzte können dann oft ihren eigenen hohen Ansprüchen nicht gerecht werden.
Das muss also multiprofessionell gelöst werden. Erste Hilfe Stellen sind gut, weil sie leicht zu finden sind. Man hat dort Personal aus unterschiedlichen Ländern dieser Welt. Man kann Dolmetscherdienste leicht organisieren. Wichtig ist es auch, allgemeinmedizinische Anlaufstellen innerhalb der Notfallambulanzen der Kliniken zu schaffen, um Barrieren zur Gesundheitsversorgung abzubauen.
Sie haben bereits 1999 ein Curriculum zur interkulturellen Arbeit mit Migranten entwickelt.
Borde: Das war damals nicht revolutionär. Die Thematik war zumindest in Westberlin weit entwickelt. Dann kam die Wende und es musste erst "zusammenwachsen, was zusammengehört". Das Thema der interkulturellen Öffnung wurde erst einmal an den Rand gepackt.
Wir haben 1999 auf dem aufgebaut, was vorher schon da war. Ich bin ziemlich sicher, dass wir ohne die Wende mit unseren Diversity-Konzepten so weit wären wie andere Einwanderungsländer auch.
Gibt es Zahlen dazu, wie viele Ärzte die Zusatzqualifikation interkulturelle Kompetenz erworben haben?
Borde: Sehr wenige. Es gibt kaum Ärzte, die es freiwillig machen, weil sie wenig Anerkennung dafür erhalten. Die, die sich dafür interessieren, sind eher die nicht so karrierebewussten.
Wenn man wirklich eine Veränderung erreichen will, müssen die Schwerpunkte anders gesetzt werden. Ich meine, interkulturelle Kompetenz gehört in die Ausbildung der Medizinstudenten hinein.
Was würden Sie sich an rechtlichen Veränderungen wünschen?
Borde: Beim Patientenrechtegesetz ist das Thema sprachliche Kommunikation mit Nicht- Deutschsprachigen nicht wirklich ausformuliert worden. Da hätte ich mir gewünscht es hätte klarere Regelungen gegeben.
Wir können nicht daran vorbeischauen, dass wir Menschen versorgen, die unsere Sprache nicht sprechen. Beim Thema Krankenversicherung bin ich der Meinung, es würde sich für die Kassen rechnen, wenn alle eine Krankenversicherungskarte erhielten. Fehldiagnosen, Endlosschleifen etc. würden vermieden.
Wie sind Sie zum Thema soziale Ungleichheiten - verbunden mit gesundheitlichen Ungleichheiten, gekommen?
Borde: Ich habe seit Mitte der 80er Jahre in einem Bildungs- und Beratungszentrum für Immigrantinnen und ihre Familien gearbeitet. In dieser Zeit habe ich mitbekommen, dass soziale Probleme häufig mit Gesundheitsproblemen verbunden sind und umgekehrt.
Das heißt, es geht immer auch um die Frage der Gesundheitsgerechtigkeit. Bei den Immigranten kommen oft ungelöste Probleme der sprachlichen Verständigung hinzu und hier wird besonders deutlich, dass es strukturelle Ansätze geben muss, um gleiche Gesundheitschancen zu ermöglichen.
Das hat mich dazu bewegt, mich intensiver mit dem Thema zu beschäftigen, so dass ich berufsbegleitend dann Public Health studiert habe. Mit dem zweiten Golfkrieg und den damaligen Flüchtlingen kam das Thema erneut auf - und hat mich seitdem nicht mehr losgelassen.
Hätten Sie vor 20 Jahren gedacht, dass das Thema jemals so viel Aufmerksamkeit haben würde wie derzeit?
Borde: Nun, ich hatte mich damals gewundert, warum es so wenig Aufmerksamkeit erhält. Denn schon damals, in den 90er Jahren, waren etwa 30 Prozent der Patienten in Wedding Immigranten. Es hat kaum jemand davon Notiz genommen, dass dies ein Thema ist, das uns weiter beschäftigen wird.
Die Menschen wurden einfach mitversorgt. Man hat sich auch über die Probleme und Fragen der Versorgungsungerechtigkeit wenig Gedanken gemacht.
Ich bin sehr froh, dass es sich jetzt in eine andere Richtung entwickelt. Das hat wohl auch damit zu tun, dass mehr Immigranten aus verschiedenen Ländern kommen und die Gesundheitsversorgung jetzt besonders gefordert ist.





