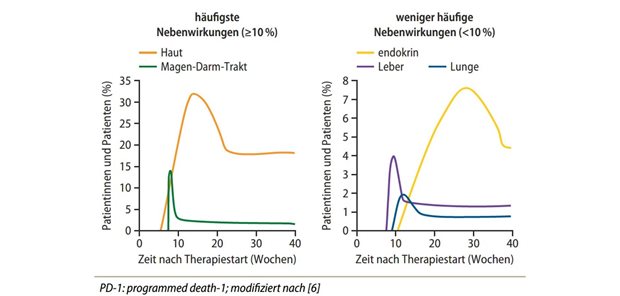
Weltweite Daten
Wie HIV-Infektion und Zervixkarzinom zusammenhängen
HIV-infizierte Frauen haben ein sechsfach erhöhtes Risiko für Zervixkrebs, hat die Analyse der Daten von Frauen aus vier Kontinenten ergeben. Besonders betroffen sind die Regionen Süd- und Ostafrika.
Veröffentlicht:
Dr. Luana Tanaka und Dr. Dominik Stelzle, beide von der Technischen Universität München, analysieren Daten zu HIV- und HPV-Infektionen.
© Andreas Heddergott / TUM
München. Frauen, die mit HIV infiziert sind, haben ein um den Faktor 6 erhöhtes Risiko, an einem Zervixkarzinom zu erkranken. Das haben jetzt Forscher der Technischen Universität München (TUM) herausgefunden (The Lancet Global Health 2020: online 16. November).
Gebärmutterhalskrebs ist nach Statistiken der WHO die vierthäufigste Krebsart bei Frauen. Im Jahr 2018 wurde bei schätzungsweise 570.000 Frauen weltweit ein Zervixkarzinom diagnostiziert, etwa 311.000 Frauen starben an dieser Krankheit, erinnert die TUM in einer Mitteilung zur Veröffentlichung der Studie.
Gebärmutterhalskrebs sei gleichzeitig aber auch die am häufigsten entdeckte Krebserkrankung bei HIV-infizierten Frauen, da deren Immunsystem durch die Infektion geschwächt ist.
Systematisches Review und Meta-Analyse
Die Wissenschaftler um die Erstautoren Dr. Dominik Stelzle, Center for Global Health und Lehrstuhl für Epidemiologie, und Dr. Luana Tanaka, Lehrstuhl für Epidemiologie, haben einen systematischen Review sowie eine Meta-Analyse von insgesamt 24 Studien aus den Jahren 1981 bis 2016 durchgeführt.
Insgesamt wurde Daten von 236.127 HIV-infizierten Frauen aus vier Kontinenten (Afrika, Nordamerika, Asien und Europa) analysiert. Bei 2138 Frauen war zusätzlich die Diagnose eines Zervixkarzinoms gestellt worden.
Zudem wurden die Ergebnisse mit Daten von UNAIDS zur weltweiten HIV-Infektion und mit Daten der International Agency for Research on Cancer (IARC), dem Krebsforschungszentrum der WHO, zum Zervixkarzinom verbunden und ausgewertet, wie die TUM berichtet.
„Bislang gab es immer nur Schätzungen aus Ländern mit einem hohen Netto-Einkommen“, wird Stelzle zitiert. „Das war der Grund, warum wir uns die Zahlen der globalen Belastung des Zervixkarzinom in Verbindung mit einer HIV-Infektion angesehen haben, inklusive Schätzungen für Länder mit niedrigen Netto-Einkommen. In den meisten Teilen der Welt liegen diese Zahlen bei unter fünf Prozent. In einigen Ländern sprechen wir aber von weit über 40 Prozent der Fälle.“
„Die Assoziation ist einleuchtend“
Die Analysen der Forscher ergaben, dass weltweit 5,8 Prozent aller neuen Gebärmutterhalskrebs-Fälle im Jahr 2018 bei Frauen mit einer HIV-Infektion diagnostiziert wurden. Dies entspreche 33.000 Fällen pro Jahr, wovon 85 Prozent davon in Subsahara-Afrika auftreten, so die TUM in ihrer Mitteilung. Und: Frauen mit HIV hatten ein sechsfach höheres Risiko, an einem Zervixkarzinom zu erkranken, als Frauen ohne HIV-Infektion.
„Die Assoziation zwischen Zervixkarzinom und HIV ist einleuchtend“, erläutert Professorin Andrea S. Winkler, Co-Leiterin des Centers for Global Health, in der Mitteilung der TUM. „Zervixkarzinome werden meist durch Infektionen mit Humanen Papillomviren (HPV) verursacht, welche ebenso wie HIV sexuell übertragen werden. Aufgrund unserer Ergebnisse könnte man annehmen, dass eine Infektion mit HIV einen Risikofaktor für eine Infektion mit HPV darstellt.“
Süd- und Ostafrika am stärksten betroffen
Am stärksten betroffen sind die Regionen Süd- und Ostafrika, in denen 63,8 Prozent (Südafrika) bzw. 27,4 Prozent (Ostafrika) der Zervixkarzinome bei Frauen mit einer HIV-Infektion diagnostiziert wurden.
„Mit über 75 Prozent ist Eswatini im südlichen Afrika das Land mit dem höchsten Anteil an Frauen, die an Gebärmutterhalskrebs in Verbindung mit einer HIV-Infektion leiden, gefolgt von Lesotho mit 69 Prozent, Botswana mit 67 Prozent, Südafrika mit 64 Prozent sowie Simbabwe mit 52 Prozent“, so Tanaka.
Insbesondere für die afrikanischen Länder südlich der Sahara seien daher HPV-Impfungen sowie frühzeitige Zervixkarzinom-Screenings von hoher Bedeutung. „In Afrika gibt es zwar durchaus bereits Zervixkarzinom-Screenings, aber bislang hauptsächlich für Frauen, die eine höheren sozioökonomischen Status haben und es sich daher finanziell leisten können“, so Professorin Stefanie Klug, Inhaberin des Lehrstuhls für Epidemiologie der TU München, in der Mitteilung.
„Ziel muss es sein, diese Abhängigkeit von ökonomischen Möglichkeiten aufzubrechen und zu erreichen, dass die HPV-Impfung für Mädchen und das Screening für Frauen kostenfrei werden.“