Neues Antibiotikum
Das Problem mit Resistenzen bleibt
Das neue Antibiotikum Teixobactin hat weltweit Schlagzeilen gemacht. Die Entdeckung schürt die Hoffnung auf den Durchbruch, endlich die jahrzehntealten Probleme mit Resistenzen zu lösen. Zu früh freuen sollte man sich aber nicht.
Veröffentlicht: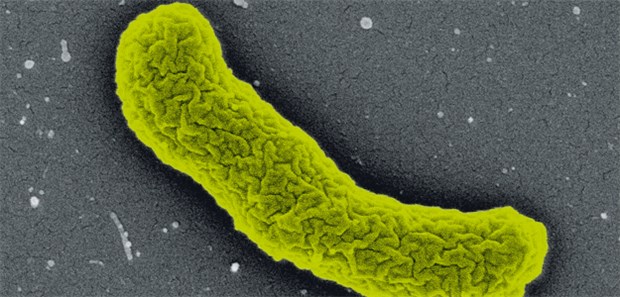
Elefhtheria terrae: So sieht der Teixobactin-Produzent unter dem Elektronenmikroskop aus.
© William Fowley/Northeastern University
BONN. Antibiotikaforschung galt lange als frustrierend. Das goldene Zeitalter neuer Antibiotikaklassen war in der Mitte des 20. Jahrhunderts. Das meiste dessen, was seither zugelassen wurde, spielt auf der Klaviatur alter Entdeckungen.
So kamen in den 90er Jahren viele Cephalosporine und Gyrasehemmer auf den Markt. Erstere wurden in den 40er, letztere in den 60er Jahren erstmals entdeckt.
In den Nullerjahren schafften es einige neue Glycopeptide und Makrolide zur Marktreife, in Europa etwa das Vancomycinderivat Telavancin (2009) und das Makrolid Fidaxomicin (2011). Auch diese Antibiotikaklassen sind seit Jahrzehnten bekannt.
Ganz ausgereizt ist der Weg über die bekannten Antibiotikaklassen noch nicht. Die FDA hat im Sommer 2014 drei neue Antibiotika zugelassen. Zwei davon, Dalbavancin und Oritavancin, sind Glykopeptide.
Beliebt bei der Industrie ist derzeit auch die Kombination bekannter antibiotischer Substanzen mit "Resistenzbrechern". So wurde für Ceftolozan plus Tazobactam eine Zulassung für gramnegative Problemkeime beantragt.
Die Kombinationen Ceftazidim plus Avibactam sowie Biapenem plus RPX-7009, ein neuer Betalaktamasehemmer, zielen in eine ähnliche Richtung.
Insgesamt dürften in der Dekade bis 2020 zwei- bis dreimal so viele neue Antibiotika zugelassen werden wie in den "Nullerjahren", betont der Verband der forschenden Arzneimittelhersteller vfa.
Neue Methode erschließt neues Universum
Wirklich neue Strukturklassen, die das Tor zu einer ganzen Gruppe neuer Antibiotika aufstoßen könnten, gab es dagegen lange nicht mehr. Zwar kam im Jahr 2000 mit Linezolid das erste Oxazolidinon auf den Markt.
Aus der Gruppe der Oxazolidinone stammt auch das dritte von der FDA im Sommer 2014 zugelassene neue Antibiotikum, Tedizolid. Und 2003 öffnete sich mit Daptomycin das Tor für die zyklischen Lipopeptide.
Beides waren aber wissenschaftlich alte Hüte: "Die Entdeckung dieser Strukturklassen liegt lange zurück", betont PD. Dr. Tanja Schneider vom Institut für Medizinische Mikrobiologie der Universität Bonn.
Teixobactin gehört zu einer neuen, den Glykopeptiden verwandten Strukturklasse, deren Vertreter bei grampositiven Bakterien die Zellwandsynthese hemmen.
Das sei die erste wirkliche Neuentdeckung einer (bisher noch nicht näher benannten) Strukturklasse seit mehreren Jahrzehnten, so Schneider. Nicht nur klinisch, auch methodisch ist die Entdeckung spannend.
Zuletzt war jahrelang versucht worden, neue Antibiotika mit Hilfe kombinatorischer Substanzbibliotheken auf Basis vorab definierter Zielstrukturen zu finden. "Da ist praktisch nichts bei rausgekommen", so Schneider.
Die Teixobactin-Entdeckung ist ein Schritt zurück zu den Ursprüngen: Es wurde klassische Mikrobiologie auf Basis von Naturstoffen (in diesem Fall Erdboden) betrieben.
Allerdings wurde dafür eine hoch innovative, iChip genannte Agarplatte eingesetzt, die es erlaubt, bisher unkultivierbare Bakterien quasi direkt in ihrem Biotop zu untersuchen.
Dazu kamen wesentlich in Deutschland entwickelte "smarte" Screening-Technologien, die es erlauben, simultan Informationen über Aktivität und Wirkmechanismus eines antibiotischen Moleküls zu erhalten.
Dadurch können Kandidatenbakterien deutlich schneller identifiziert und interessante Substanzen rascher dingfest gemacht werden.
Das ganze Verfahren sieht Schneider als sehr vielversprechend an, weil es erlaubt, die Antibiotikasuche auf jene 99 Prozent der Bakterien auszudehnen, die bisher als nicht kultivierbar gelten.
Mit anderen Worten: Es könnte in den nächsten Jahren noch einiges mehr kommen. US-Wissenschaftler haben bereits angekündigt, dass sie jetzt auch auf dem Meeresboden suchen wollen.
Nicht zu früh freuen
Zu laut gejubelt werden sollte freilich nicht. Teixobactin ist ein iv-Antibiotikum, also eher kein Kandidat für einen Einsatz in der breiten Versorgung.
Resistenzen können nicht für alle Ewigkeit ausgeschlossen werden, auch wenn bisherige Untersuchungen auf eine extrem geringe Resistenzneigung hindeuten.
Vor allem aber muss Teixobactin jetzt erst einmal in die klinische Prüfung, wo schon so manches Antibiotikum wegen zu hoher Toxizität hängen geblieben ist.
Dass die Mühlen langsam mahlen, zeigen die Oxazolidone, bei denen über 20 Jahre zwischen Entdeckung und der Marktreife des ersten Produkts lagen.
Schon deswegen sollte niemand auf die Idee kommen, die Bemühungen um die Eingrenzung von Antibiotikaresistenzen schleifen zu lassen.
Antibiotikaresistenzen vermeiden – aber wie?
Immer mehr Bakterien entwickeln Resistenzen gegen immer mehr Antibiotika. Das Problem ist erkannt – allein wie lässt es sich lösen? Im Video-Interview erläutert Professor Cord Sunderkötter, Leiter des Hauttumorzentrums sowie der Abteilung für Dermatomikrobiologie am Uniklinikum Münster, welchen Beitrag Ärzte, Gesellschaft und Politik leisten können.






